بازسازی لاله گوش
میکروشی و آنوشی چیست و چرا بازسازی آن ضروری است؟
میکروتیا و آنوتیا (که گاهی با نامهای میکروشی و آنوشی نیز شناخته میشوند) یکی از شایعترین ناهنجاریهای مادرزادی گوش خارجی است که با کوچک بودن غیرطبیعی یا عدم تشکیل کامل لاله گوش مشخص میشود.
این وضعیت نه تنها ظاهر فرد را تحت تأثیر قرار میدهد، بلکه اغلب با اختلالات شنوایی همراه است و میتواند پیامدهای روانشناختی قابل توجهی مانند کاهش اعتماد به نفس، انزوای اجتماعی، اضطراب، افسردگی و مشکلات اجتماعی به همراه داشته باشد.
بر اساس مطالعات اپیدمیولوژیک، شیوع میکروتیا حدود یک تا چهار مورد در هر ده هزار تولد زنده گزارش شده است و در بسیاری از موارد با آترزی (بسته بودن) مجرای شنوایی خارجی همراه میباشد.
میکروتیا بر اساس شدت ناهنجاری به چهار درجه طبقهبندی میشود:
- درجه I: لاله گوش کوچکتر از حد طبیعی اما نسبتاً کامل.
- درجه II: بخشی از ساختار لاله گوش وجود دارد.
- درجه III (شایعترین نوع): عدم تشکیل کامل لاله گوش و باقی ماندن تنها بقایای کوچک بافتی.
- درجه IV (آنوتیا): نبود کامل گوش خارجی.
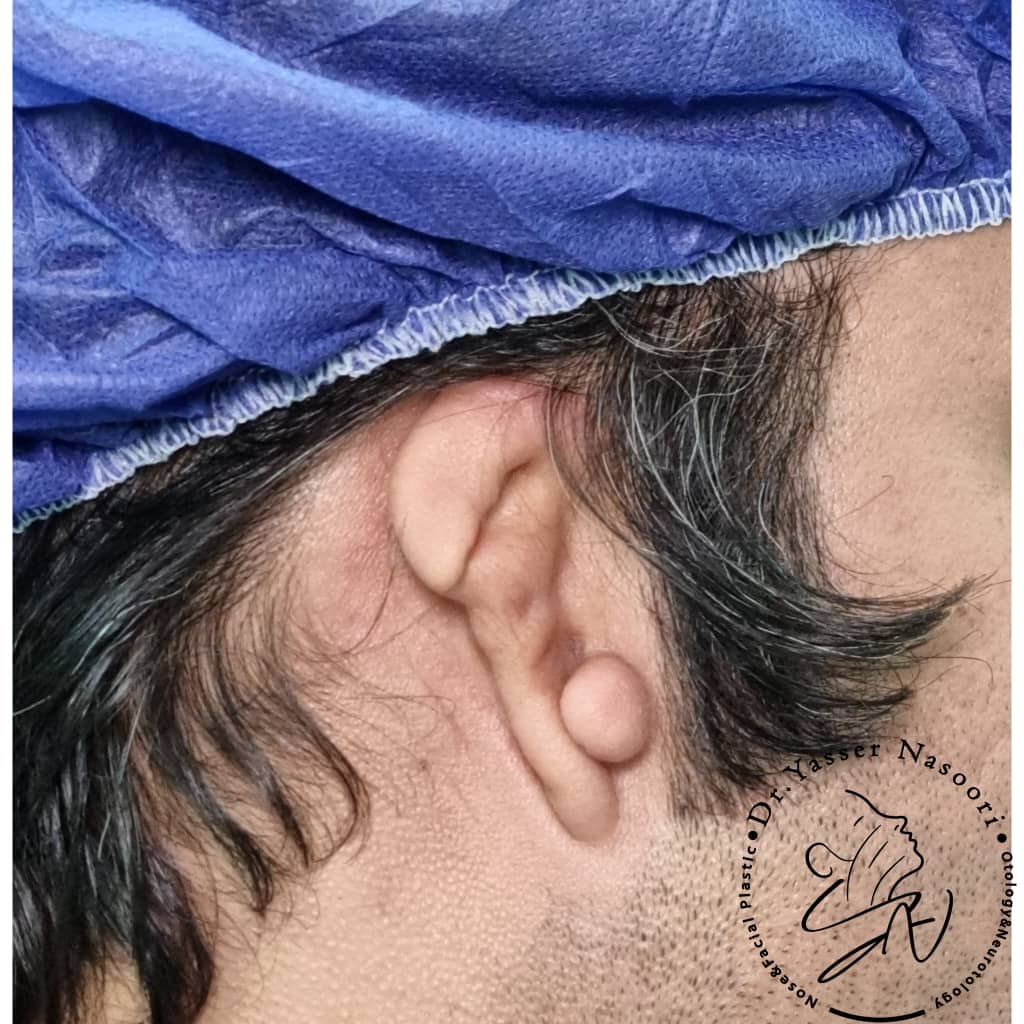
این ناهنجاری در بیشتر موارد یکطرفه است و اغلب با سندرمهایی مانند همیفیشیال میکروسومیا (ناهنجاری نیمه صورت) همراه میباشد. علاوه بر مسائل زیباییشناختی که تأثیر عمیقی بر ظاهر فرد دارد، میکروتیا معمولاً با کاهش شنوایی از نوع رسانایی همراه است، زیرا مجرای شنوایی خارجی اغلب بسته یا ناقص است.
مداخله درمانی زودهنگام، به ویژه در دوران کودکی، نقش حیاتی در بهبود نتایج بلندمدت ایفا میکند و میتواند کیفیت زندگی فرد را به طور قابل توجهی ارتقا دهد. برنامهریزی درمانی توسط تیمهای چندرشتهای شامل جراحان پلاستیک، متخصصان گوش و حلق و بینی، شنواییشناسان و متخصصان پروتز انجام میشود. عدم درمان به موقع میتواند پیامدهای روانشناختی جدی به همراه داشته باشد، به ویژه در سنین مدرسه که کودکان بیشتر در معرض مقایسه و فشارهای اجتماعی قرار میگیرند. به همین دلیل، بازسازی لاله گوش نه تنها از منظر زیبایی، بلکه برای بهبود عملکرد شنوایی و سلامت روانی بیمار ضروری تلقی میشود.
در ادامه این مقاله، به بررسی دقیق دو رویکرد اصلی جراحی برای بازسازی لاله گوش در بیماران مبتلا به میکروتیا پرداخته میشود: روش بازسازی با استفاده از غضروف خود بیمار (گرفتن غضروف از دندهها) و روش بازسازی با پروتزها. همچنین مقایسهای جامع از مزایا، معایب، عوارض احتمالی، نتایج زیباییشناختی و عملکردی بلندمدت این دو روش ارائه خواهد شد تا بیماران، خانوادههای آنان و متخصصان بتوانند با آگاهی کاملتری تصمیمگیری کنند.
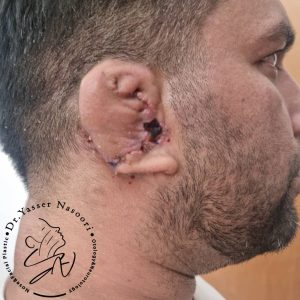
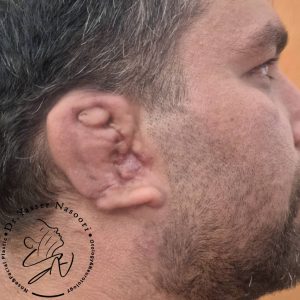
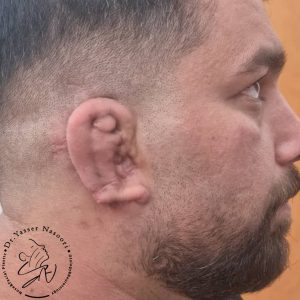
جراحی بازسازی با غضروف دنده (Autologous Rib Cartilage)
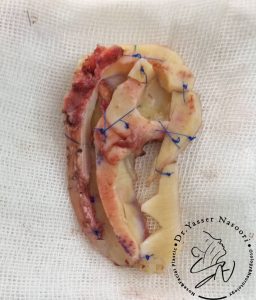
روش استاندارد و طلایی برای بازسازی لاله گوش در بیماران مبتلا به میکروتیا، استفاده از غضروف دنده خود بیمار است. این رویکرد که بر پایه تکنیکهای پیشرفته Brent و Nagata توسعه یافته، شامل برداشت غضروف از دندههای ششم تا هشتم و ساخت یک چارچوب سهبعدی دقیق برای لاله گوش میشود. جراحی معمولاً در دو یا سه مرحله مجزا انجام میگیرد تا بهترین نتیجه زیباییشناختی و عملکردی حاصل شود:
مراحل جراحی
- مرحله اول (ساخت چارچوب لاله گوش): در این مرحله، غضروف دنده برداشته شده و با دقت بسیار بالا به شکل طبیعی لاله گوش تراشیده و شکلدهی میشود. چارچوب ساختهشده زیر پوست نازک ناحیه پشت گوش قرار داده میشود. در مواردی که پوست کافی برای پوشش وجود نداشته باشد، گاهی پیش از این مرحله از دستگاههای گسترشدهنده بافت (Tissue Expander) برای افزایش حجم پوست استفاده میشود تا پوشش مناسب و طبیعیتری فراهم آید.
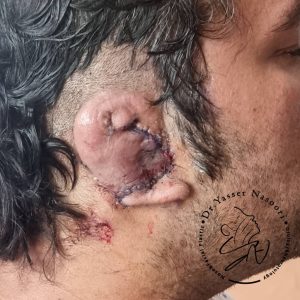
- مرحله دوم (بالا بردن لاله گوش): حدود شش ماه پس از مرحله اول، لاله گوش جدید جدا شده و بالا برده میشود تا شیار پسگوشی (Postauricular Sulcus) ایجاد گردد و زاویه طبیعی بین لاله و سر (Auriculocephalic Angle) به دست آید. این مرحله به لاله گوش ظاهری برجسته و سهبعدیتر میبخشد.
- مرحله سوم (اختیاری): در صورت نیاز، بخش تراگوس (برآمدگی جلویی مجرای گوش) و سایر جزئیات ظریف با استفاده از غضروف باقیمانده یا پیوندهای کوچک تکمیل میشود.
این روش معمولاً در سنین ۶ تا ۱۰ سالگی توصیه میشود، زیرا در این دوره غضروف دنده به اندازه کافی بزرگ و بالغ شده است و امکان رشد هماهنگ لاله گوش جدید با صورت کودک وجود دارد.
مزایای روش بازسازی با غضروف دنده
- نتیجهای کاملاً طبیعی، پایدار و دائمی که نیازی به تعویض یا نگهداری ویژه در آینده ندارد.
- استفاده از بافت ۱۰۰ درصد زنده و متعلق به خود بیمار، که خطر رد پیوند یا واکنشهای آلرژیک را به طور کامل حذف میکند.
- ظاهر، رنگ پوست، انعطافپذیری و حس لامسه کاملاً مشابه گوش طبیعی.
- قابلیت رشد همزمان لاله گوش جدید همراه با رشد صورت و جمجمه در کودکان.
عوارض احتمالی
عارضه | درصد وقوع | توضیحات |
درد محل برداشت دنده | ۱۰۰٪ | در ۴ تا ۷ روز اول شایع است و کاملاً با داروهای مسکن قابل کنترل میباشد. |
تورم و کبودی شدید | ۹۸٪ | تا سه هفته طبیعی است و به تدریج تا شش ماه کاملاً برطرف میشود. |
عفونت محل جراحی | ۳.۲٪ | با مصرف پیشگیرانه آنتیبیوتیک، این میزان تقریباً به صفر نزدیک میشود. |
جذب جزئی غضروف | ۴.۱٪ | معمولاً خفیف است و با یک عمل ترمیمی سرپایی کوتاه (حدود ۳۰ دقیقه) برطرف میگردد. |
اسکار قابل مشاهده | کمتر از ۱٪ | جای بخیهها در پشت گوش و داخل خط مو قرار میگیرد و تقریباً نامرئی است. |
پنوموتوراکس | ۰.۳٪ | بسیار نادر بوده و در صورت بروز، بلافاصله در اتاق عمل تشخیص و درمان میشود. |
مراقبتهای پس از عمل در روش غضروف دنده
- هفته اول: پانسمان ثابت نگه داشته شود، بیمار به پشت بخوابد و داروهای آنتیبیوتیک و مسکن به طور منظم مصرف گردد.
- هفته دوم تا ماه سوم: استفاده مداوم (۲۴ ساعته) از هدبند مخصوص برای حفاظت از لاله گوش جدید.
- تا شش ماه: اجتناب کامل از خوابیدن روی گوش بازسازیشده، انجام ورزشهای سنگین و تماس با آب استخر.
- ویزیتهای پیگیری: ماه اول، سوم، ششم و دوازدهم پس از عمل، و سپس به صورت سالانه برای ارزیابی بلندمدت.
گزینههای پروتز
ایمپلنتهای جداشونده (Osseointegrated Prostheses)
- برای بیمارانی که تمایلی به جراحیهای گسترده ندارند یا به دلایلی مانند شرایط پزشکی خاص، کاندید مناسبی برای روشهای جراحی محسوب نمیشوند، پروتزهای کاشتنی بر پایه ایمپلنت گزینهای کمتهاجمیتر و قابل بازگشت ارائه میدهند. این رویکرد شامل کاشت پیچهای تیتانیومی در استخوان ناحیه گیجگاهی (تمپورال) و اتصال پروتز خارجی ساختهشده از مواد سیلیکونی با کیفیت بالا به این پایهها میباشد. پروتز معمولاً به صورت آینهای از گوش سالم مقابل طراحی میشود تا حداکثر تقارن و طبیعیبودن حاصل گردد.
مراحل اجرای پروتز جداشونده
- کاشت ایمپلنتها: در یک عمل سرپایی یا کوتاه، معمولاً سه تا چهار پیچ تیتانیومی در استخوان جمجمه ناحیه گوش کاشته میشود. این مرحله اغلب پس از پنج سالگی انجام میگیرد تا استخوان به اندازه کافی قوی باشد.
- اتصال پروتز: پس از دوره سه تا شش ماهه ادغام استخوانی (Osseointegration)، که طی آن ایمپلنتها کاملاً با استخوان جوش میخورند، پروتز سیلیکونی با استفاده از سیستم مغناطیسی یا کلیپهای مخصوص (Bar-and-Clip) به پایهها متصل میگردد.
نگهداری و تعویض
پروتز خارجی به دلیل تماس مداوم با محیط و تغییرات طبیعی پوست، هر یک تا دو سال یکبار نیاز به تعویض یا بازسازی دارد تا ظاهر تازه و طبیعی حفظ شود.
- این روش به ویژه در موارد میکروتیای دوطرفه یا شرایط پیچیدهتر مناسب است، زیرا امکان تنظیم آسان، تغییر رنگ یا حتی برداشتن موقت پروتز را فراهم میکند و نیازی به برشهای گسترده پوستی ندارد. همچنین، گزینههای پروتز چسبنده (Adhesive-Retained Prostheses) مانند پوششهای سیلیکونی چسبدار، برای کودکان خردسال که هنوز آماده کاشت ایمپلنت نیستند، راهحلی موقت و غیرتهاجمی ارائه میدهد و میتواند به عنوان مرحلهای انتقالی پیش از روشهای دائمیتر مورد استفاده قرار گیرد.
مزایای روش پروتز جداشونده
- جراحی محدود به یک یا دو مرحله کوتاه و اغلب سرپایی، با دوره نقاهت بسیار مختصر.
- دستیابی به نتیجه زیباییشناختی عالی و فوری از همان روز اول پس از اتصال پروتز.
- امکان تعویض آسان پروتز، تغییر رنگ یا مدل آن در آینده بر اساس نیازها یا تغییرات ظاهری بیمار.
عوارض احتمالی پروتز جداشونده
|
|
|
|
|
|
|
|
|
|
|
|
مراقبتهای پس از اجرای پروتز جداشونده
- شستوشوی روزانه ناحیه پایهها با سرم فیزیولوژیک و صابون ملایم (مانند صابون بچه) برای حفظ بهداشت و جلوگیری از التهاب.
- هیچ محدودیتی برای خوابیدن روی سمت پروتز وجود ندارد، که این امر راحتی بیشتری در زندگی روزمره فراهم میکند.
- انجام ورزشهای سنگین و فعالیتهای پربرخورد پس از حدود شش هفته کاملاً آزاد است، بدون نگرانی از آسیب به ساختار.
پروتزهای کاشتنی دائمی زیرپوستی
در ادامه بررسی گزینههای بازسازی لاله گوش در بیماران مبتلا به میکروتیا، به پروتزهای کاشتنی دائمی زیرپوستی میپردازیم که به عنوان جایگزینی مصنوعی (alloplastic) برای بافتهای طبیعی عمل میکنند. این پروتزها، برخلاف ایمپلنتهای osseointegrated که پایههای تیتانیومی را در استخوان قرار داده و پروتز خارجی قابل اتصال و جداسازی را نگه میدارند، به طور کامل زیر پوست کاشته میشوند و پس از ادغام با بافتهای اطراف، غیرقابل جداسازی هستند. این روش بر پایه مواد بیولوژیکی سازگار مانند پلیاتیلن متخلخل با چگالی بالا (porous polyethylene یا PPE، که اغلب با نام تجاری Medpor شناخته میشود) بنا شده و هدف آن ایجاد یک چارچوب ثابت و دائمی برای لاله گوش است. این رویکرد به ویژه برای بیمارانی مناسب است که نمیتوانند یا تمایلی به استفاده از غضروف خودی ندارند، و امکان انجام جراحی در سنین پایینتر را فراهم میآورد.
مراحل جراحی پروتزهای زیرپوستی دائمی
این روش معمولاً در یک یا دو مرحله انجام میشود و از پیشرفتهای اخیر مانند چاپ سهبعدی برای سفارشیسازی ایمپلنت بهره میبرد. مراحل کلی به شرح زیر است:
- آمادهسازی و کاشت چارچوب: ابتدا با استفاده از تصاویر سیتی اسکن یا قالبگیری از گوش مقابل، یک ایمپلنت PPE سفارشی طراحی و ساخته میشود. در مرحله اصلی، برش پوستی در ناحیه پشت گوش ایجاد شده و ایمپلنت زیر پوست و روی استخوان تمپورال قرار میگیرد. برای پوشش کامل و جلوگیری از مواجهه ایمپلنت با سطح پوست، از فلپ فاشیال temporoparietal (TPF) – یک لایه بافتی غنی از عروق از ناحیه بالای سر – استفاده میشود. این فلپ ایمپلنت را کاملاً احاطه کرده و اجازه رشد بافت به داخل منافذ متخلخل ماده را میدهد، که منجر به ادغام پایدار میشود.
- مرحله دوم (اختیاری، برای بالا بردن و جزئیات): حدود ۳-۶ ماه پس از مرحله اول، اگر لازم باشد، لاله گوش جدید با ایجاد شیار پسگوشی بالا برده میشود و جزئیاتی مانند تراگوس (برآمدگی جلویی) با مواد اضافی تکمیل میگردد. در موارد پیشرفته، ایمپلنتهای چاپشده سهبعدی میتوانند برای تطبیق دقیقتر با آناتومی بیمار استفاده شوند، که زمان جراحی را کاهش داده و دقت را افزایش میدهد.
این پروتزها پس از کاشت، به عنوان بخشی دائمی از بدن عمل میکنند و نیازی به تعویض یا جداسازی ندارند، که این ویژگی آنها را از پروتزهای خارجی متمایز میسازد.
مزایای روش پروتزهای زیرپوستی دائمی
- دائمی و غیرقابل جداسازی: پس از ادغام، ایمپلنت به طور کامل با بافتهای بدن جوش خورده و نیازی به نگهداری مداوم یا تعویض ندارد، که این امر دوام بلندمدت (بیش از ۱۰-۲۰ سال در موارد موفق) را تضمین میکند.
- انجام در سنین پایین و مراحل کمتر: امکان جراحی از ۳ سالگی بدون نیاز به انتظار برای رشد غضروف دنده، و اغلب در یک مرحله، که فشار روانی بر کودک و خانواده را کاهش میدهد.
H3نتایج زیباییشناختی بالا: ایمپلنتهای PPE به دلیل ساختار متخلخل، اجازه رشد بافت و پوست طبیعی روی سطح را میدهند، که ظاهری نزدیک به گوش طبیعی ایجاد میکند. مطالعات نشاندهنده رضایت بالای بیماران (بیش از ۹۰%) از جنبه زیبایی است.
- عدم آسیب به محل اهدا: بر خلاف روش غضروف دنده، هیچ برداشتی از بدن بیمار انجام نمیشود، که عوارض محل اهدا را حذف میکند.

عوارض احتمالی
هرچند پیشرفتهای اخیر مانند استفاده از فلپ TPF نرخ عوارض را به طور چشمگیری کاهش داده (از ۴۴% مواجهه ایمپلنت به کمتر از ۵%)، اما همچنان ریسکهایی وجود دارد. جدول زیر خلاصهای از عوارض شایع بر اساس دادههای تجمعی از مراکز معتبر را نشان میدهد:
عارضه | درصد وقوع تقریبی | توضیحات |
مواجهه یا بیرونزدگی ایمپلنت | ۳-۹% | اغلب در سال اول رخ میدهد و با فلپهای موضعی قابل درمان است؛ استفاده از TPF این نرخ را به حداقل میرساند. |
عفونت محل کاشت | ۲-۵% | با آنتیبیوتیکهای پیشگیرانه و بهداشت دقیق، قابل کنترل است و نادر است. |
شکستگی یا جذب جزئی ایمپلنت | ۱-۴% | به دلیل ساختار متخلخل PPE، کمتر شایع است، اما ممکن است نیاز به ترمیم داشته باشد. |
التهاب یا رد بافتی | ۱-۳% | در بیماران با سابقه آلرژی یا سیگار کشیدن بیشتر؛ معمولاً با داروهای ضدالتهابی برطرف میشود. |
از دست دادن حس در ناحیه | ۱۰-۲۰% | به دلیل برش پوستی، اما بدون تأثیر بر عملکرد کلی. |
این نرخها بر اساس بررسیهای سیستماتیک از بیش از ۱۰۰۰ مورد جراحی گزارش شده و نشاندهنده بهبود مداوم با تکنیکهای نوین است.
مراقبتهای پس از عمل
- هفتههای اول: پانسمان فشاری برای کنترل تورم، مصرف آنتیبیوتیک و مسکن، و اجتناب از لمس ناحیه. بیمار باید به پشت بخوابد تا فشار روی ایمپلنت نیاید.
- ماههای اولیه: استفاده از هدبند محافظ برای ۱-۳ ماه، و پیگیریهای منظم در هفتههای ۱، ۴، ۱۲ و سپس سالانه برای ارزیابی ادغام و ظاهر.
- بلندمدت: اجتناب از ورزشهای تماسی (مانند فوتبال) برای حداقل ۶ ماه، و تمرکز بر بهداشت پوست برای جلوگیری از عفونت. ایمپلنت با رشد صورت کودک سازگار است، اما نظارت مادامالعمر توصیه میشود.
این روش، هرچند با ریسکهای خاص خود همراه است، گزینهای ارزشمند برای بازسازی دائمی و طبیعیتر لاله گوش محسوب میشود. انتخاب نهایی بر اساس شرایط فردی بیمار، سن و ترجیحات خانواده انجام میگیرد، و مشاوره با تیمهای چندرشتهای ضروری است
مقایسه روشهای بازسازی لاله گوش در میکروتیا:
برای کمک به تصمیمگیری آگاهانه بیماران و خانوادهها، جدول زیر مقایسهای جامع از سه روش اصلی بازسازی لاله گوش ارائه میدهد. این مقایسه بر اساس مطالعات بالینی، متاآنالیزها و تجربیات مراکز معتبر بینالمللی تا سال ۲۰۲۵ تهیه شده است. روش غضروف دنده اغلب به عنوان استاندارد طلایی شناخته میشود، در حالی که دو روش پروتزی گزینههای کمتهاجمیتری برای موارد خاص هستند.
ویژگی مقایسه | بازسازی با غضروف دنده خود بیمار (Autologous Rib Cartilage) | پروتز کاشتنی خارجی (Osseointegrated Prostheses) | پروتز کاشتنی دائمی زیرپوستی (Alloplastic/Porous Polyethylene – Medpor) |
سن مناسب جراحی | معمولاً ۶-۱۰ سالگی (برای رشد کافی غضروف دنده) | از ۵ سالگی به بالا | از ۳-۴ سالگی (زودترین گزینه) |
تعداد مراحل جراحی | ۲-۴ مرحله (طولانیتر) | ۱-۲ مرحله کوتاه (اغلب سرپایی) | ۱-۲ مرحله (اغلب تکمرحلهای) |
مواد مورد استفاده | بافت زنده خود بیمار (غضروف دنده) | ایمپلنت تیتانیومی + پروتز سیلیکونی خارجی قابل تعویض | ایمپلنت متخلخل پلیاتیلن (Medpor) زیر پوست، دائمی و غیرقابل جداسازی |
نتایج زیباییشناختی | طبیعیترین ظاهر، رنگ و انعطافپذیری؛ رشد با صورت کودک | عالی و فوری؛ قابل تنظیم رنگ و مدل | تعریف و اندازه دقیقتر؛ اما ممکن است رنگ پوست کمتر طبیعی باشد |
دوام و نگهداری | دائمی؛ بدون نیاز به تعویض؛ رشد هماهنگ با بدن | نیاز به تعویض پروتز هر ۱-۲ سال؛ نگهداری روزانه | دائمی پس از ادغام؛ اما ریسک بلندمدت مواجهه ایمپلنت |
عوارض احتمالی اصلی | درد و اسکار محل برداشت دنده؛ جذب جزئی غضروف (کمتر از ۵%) | عفونت/التهاب اطراف پایه (۲-۳%)؛ شل شدن ایمپلنت (کم) | مواجهه یا بیرونزدگی ایمپلنت (۳-۹%)؛ عفونت (۲-۵%)؛ بالاتر از غضروف |
دوره نقاهت و محدودیتها | طولانیتر؛ محدودیت فعالیت سنگین تا ۶ ماه | کوتاه؛ فعالیت سنگین پس از ۶ هفته آزاد | متوسط؛ هدبند محافظ برای ۱-۳ ماه؛ اجتناب از ورزش تماسی |
مزایای کلیدی | کمترین ریسک رد یا عفونت بلندمدت؛ طبیعی و زنده | کمتهاجمی؛ قابل بازگشت (برداشتن پروتز)؛ مناسب موارد دوطرفه | زودتر قابل انجام؛ بدون آسیب به دنده؛ مراحل کمتر |
معایب کلیدی | جراحی تهاجمیتر؛ درد محل دنده؛ مراحل متعدد | نیاز به نگهداری مداوم؛ ظاهر مصنوعیتر | ریسک بالاتر عوارض (مانند مواجهه ایمپلنت)؛ غیرقابل بازگشت کامل |
مناسب برای | کودکان با رشد کافی؛ کسانی که نتیجه طبیعی اولویت دارد | بیمارانی که جراحی گسترده نمیخواهند؛ موارد پیچیده | کودکان خردسال؛ کسانی که از برداشت غضروف اجتناب میکنند |
این مقایسه نشان میدهد که هیچ روشی به طور مطلق برتر نیست و انتخاب نهایی به عوامل فردی مانند سن بیمار، شدت میکروتیا، ترجیحات خانواده و نظر تیم جراحی بستگی دارد. مطالعات اخیر تأکید دارند که روش غضروف دنده کمترین عوارض بلندمدت را دارد، در حالی که پروتزهای کاشتنی (به ویژه دائمی زیرپوستی) با پیشرفت تکنیکها، عوارض را کاهش دادهاند. مشاوره با جراحان متخصص و تیم چندرشتهای برای ارزیابی دقیق ضروری است.
نتیجهگیری (انتخاب مناسب برای هر بیمار)
بازسازی لاله گوش در بیماران مبتلا به میکروتیا، فرآیندی کاملاً شخصیسازیشده است که نیازمند ارزیابی دقیق توسط تیم چندرشتهای متخصصان میباشد. انتخاب روش درمانی به عوامل متعددی مانند سن بیمار، شدت ناهنجاری، وضعیت سلامتی عمومی، ترجیحات خانواده و اولویتهای زیباییشناختی بستگی دارد.
روش بازسازی با غضروف دنده خود بیمار، به عنوان رویکرد استاندارد و طلایی، برای کودکانی که به دنبال نتیجهای کاملاً طبیعی، زنده و دائمی هستند، گزینهای ایدهآل محسوب میشود. این روش با کمترین ریسک عوارض بلندمدت همراه است و امکان رشد هماهنگ لاله گوش جدید با صورت کودک را فراهم میآورد.
در مقابل، پروتزهای کاشتنی – اعم از نوع خارجی (osseointegrated) با پروتز قابل جداسازی یا نوع دائمی زیرپوستی (alloplastic) – انعطافپذیری بیشتری ارائه میدهند. این گزینهها به ویژه برای بیمارانی مناسب هستند که جراحیهای متعدد و تهاجمی را ترجیح نمیدهند، یا نیاز به مداخله در سنین پایینتر دارند، یا در موارد میکروتیای دوطرفه که حفظ تقارن فوری اهمیت دارد.
مطالعات بالینی متعدد نشان میدهند که هر سه روش، در صورت انجام به موقع و با تکنیکهای پیشرفته، کیفیت زندگی بیماران را به طور چشمگیری بهبود میبخشند. این بهبود نه تنها در جنبههای زیباییشناختی، بلکه در کاهش مشکلات شنوایی، افزایش اعتماد به نفس و تسهیل تعاملات اجتماعی مشهود است. مداخله زودهنگام (ترجیحاً پیش از ورود به مدرسه) و پیگیریهای منظم پس از عمل، کلید دستیابی به بهترین نتایج بلندمدت هستند.
در نهایت، هیچ روشی به طور مطلق برتر از دیگری نیست؛ انتخاب صحیح تنها با مشاوره جامع با جراحان پلاستیک مجرب، متخصصان گوش و حلق و بینی و تیمهای حمایتی امکانپذیر است. اگر شما یا فرزندتان با میکروتیا مواجه هستید، توصیه میشود در اسرع وقت با مراکز تخصصی جراحی ترمیمی مشورت نمایید تا بر اساس شرایط منحصربهفردتان، مسیر درمانی بهینه طراحی شود. این تصمیم، گامی مهم در جهت زندگیای پربارتر و با اعتماد به نفس بیشتر خواهد بود.
هزینه بازسازی لاله گوش
هزینه بازسازی لاله گوش در بیماران مبتلا به میکروتیا، بسته به روش درمانی انتخابی، شرایط فردی بیمار و عوامل جانبی، به طور قابل توجهی متفاوت است. این هزینهها تحت تأثیر نوسانات اقتصادی، نرخ مواد وارداتی و سیاستهای مراکز درمانی قرار دارند. در ادامه، به بررسی عوامل کلیدی مؤثر بر هزینه و مقایسه کلی روشها میپردازیم. توجه کنید که برای دستیابی به برآورد دقیق، مشاوره مستقیم با جراح متخصص و مرکز درمانی الزامی است، زیرا هزینه نهایی تنها پس از ارزیابی کامل بیمار تعیین میشود.
عوامل مؤثر بر هزینه نهایی
هزینه کلی به چندین عامل اصلی وابسته است که در جدول زیر خلاصه شدهاند:
عامل مؤثر | توضیحات | تأثیر کلی بر هزینه |
نوع روش انتخابی | بازسازی با غضروف دنده (خودی): به دلیل مراحل متعدد و پیچیدگی بالاتر، معمولاً هزینهبرتر است. پروتز osseointegrated تیتانیومی (مانند Vistafix-3) یا Medpor: اغلب به دلیل مراحل کمتر و سرعت بالاتر، اقتصادیتر محسوب میشود. | بالاتر برای روش غضروف دنده |
تعداد مراحل لازم | روش غضروف دنده: معمولاً چندمرحلهای. پروتزها: اغلب تک یا دو مرحلهای. هر مرحله اضافی شامل هزینههای بیهوشی و بستری است. | افزایش با مراحل بیشتر |
یکطرفه یا دوطرفه بودن | موارد دوطرفه نیاز به عمل جداگانه برای هر سمت دارد. | تقریباً دو برابر برای موارد دوطرفه |
سن بیمار | کودکان زیر ۱۲ سال: اغلب بخش قابل توجهی تحت پوشش بیمههای تکمیلی یا تأمین اجتماعی قرار میگیرد. بزرگسالان: پوشش محدودتر. | کاهش قابل توجه با بیمه در کودکان |
نیاز به بافتگستر (Tissue Expander) | در مواردی که پوست ناکافی است، مرحله پیشعملی اضافی لازم میشود. | افزایش هزینه در موارد نیازمند |
بیمارستان و جراح | مراکز خصوصی فوقتخصصی: کیفیت بالاتر اما هزینه بیشتر. مراکز دولتی یا طرف قرارداد بیمه: مقرونبهصرفهتر. | بالاتر در مراکز خصوصی |
مقایسه کلی هزینه بر اساس روش درمانی
- بازسازی با غضروف دنده خود بیمار: به دلیل مراحل متعدد، برداشت بافت و نیاز به تخصص بالا، معمولاً بالاترین هزینه را دارد.
- پروتز osseointegrated تیتانیومی: اغلب اقتصادیتر به دلیل جراحی محدود و تمرکز بر ایمپلنت خارجی.
- پروتز کاشتنی دائمی زیرپوستی (Medpor): تعادل مناسبی بین هزینه و سرعت دارد، هرچند مواد وارداتی میتواند تأثیرگذار باشد.
در مقایسه با کشورهای دیگر، ایران به دلیل دسترسی به جراحان مجرب و هزینههای پایینتر خدمات پزشکی، گزینهای مقرونبهصرفه با کیفیت بالا ارائه میدهد.
نکات مهم برای مدیریت هزینه
- پوشش بیمه: در ایران، بیمههای تکمیلی اغلب بخش عمدهای از هزینههای بازسازی مادرزادی در کودکان را پوشش میدهند. مراکز طرف قرارداد با تأمین اجتماعی نیز میتوانند هزینه شخصی را به طور چشمگیری کاهش دهند.
- گزینههای پرداخت: بسیاری از کلینیکهای خصوصی امکان پرداخت اقساطی (بدون سود) یا تخفیفهای ویژه (مانند بستههای فصلی) ارائه میدهند.
- توصیه نهایی: هزینه دقیق تنها پس از معاینه، تصویربرداری و برنامهریزی درمانی مشخص میشود. پیشنهاد میشود با جراحان عضو انجمن جراحان پلاستیک ایران یا مراکز فوقتخصصی کودکان مشورت نمایید. این سرمایهگذاری بلندمدت نه تنها بر ظاهر، بلکه بر اعتماد به نفس و کیفیت زندگی تأثیر مثبت عمیقی خواهد داشت. برای شروع، از مشاورههای اولیه (حضوری یا آنلاین) در کلینیکهای معتبر بهره ببرید.
معرفی دکتر یاسر نصوری جراح متخصص بازسازی لاله گوش در ایران
در زمینه بازسازی لاله گوش و درمان میکروتیا در ایران، دکتر یاسر نصوری یکی از متخصصان برجسته به شمار میرود. ایشان فوقتخصص گوش و حلق و بینی با فلوشیپ اتولوژی و نورواتولوژی هستند و رتبه سوم بورد تخصصی کشوری را کسب کردهاند. دکتر نصوری با تمرکز بر جراحیهای پیشرفته، هر دو تکنیک استاندارد جهانی را به صورت منظم انجام میدهند:
- بازسازی لاله گوش با غضروف دنده خود بیمار (بر پایه تکنیک Nagata با اصلاحات اختصاصی)
- پروتزهای اسئواینتگریتد تیتانیومی نسل جدید (مانند Vistafix 3 و Medpor پیشرفته)
ایشان شخصاً مراحل کلیدی جراحی، از جمله تراش چارچوب غضروفی، را انجام میدهند تا دقت و کیفیت بالایی حاصل شود. نتایج این روشها اغلب طبیعی و هماهنگ با آناتومی بیمار است و در کنگرههای تخصصی مورد بحث قرار گرفته است.
بسیاری از بیماران، از جمله کودکان و نوجوانانی که پیش از این با چالشهای ظاهری و روانی مواجه بودند، پس از جراحی گزارش بهبود قابل توجهی در اعتماد به نفس و کیفیت زندگی خود دادهاند.
اگر به دنبال جراحی برای بازسازی لاله گوش هستید که شامل موارد زیر باشد:
- تخصص فوقتخصصی در بیماریهای گوش
- انجام مستقیم جراحی توسط جراح اصلی
- نتایج قابل قبول و متناسب با گوش مقابل
- گزینههای متنوع از غضروف دنده تا پروتزهای پیشرفته
- سابقه رضایت بیماران
دکتر یاسر نصوری میتواند گزینه مناسبی باشد.